FODMAP диета при заболеваниях кишечника
143180, Россия, Московская область, г. Звенигород, ул. Комарова, д. 10
+7 (495) 597-73-00Многие заболевания кишечника успешно поддаются излечению с помощью специальной диеты.
Самой эффективной системой питания при заболеваниях кишечника – колите, синдроме избыточного бактериального роста (СИБР), синдроме раздраженного кишечника (СРК) – на сегодняшний день заслуженно считается поэтапная FODMAP диета. Её суть заключается в резком ограничении продуктов, которые содержат:
- лактозу
- фруктозу
- фруктаны
- галактаны
- сахарные спирты.
Эти углеводы вызывают брожение и рост патогенной флоры в кишечнике, что приводит к вздутию живота, боли в животе, расстройству стула.
На следующих этапах диеты продукты, содержащие перечисленные углеводы, постепенно вводятся  В результате пациент получает индивидуальный рацион, который включает в себя только не вызывающие неприятных симптомов продукты.
В результате пациент получает индивидуальный рацион, который включает в себя только не вызывающие неприятных симптомов продукты.
Главный принцип FODMAP диеты – этапность.
Этап 1. Исключение запрещенных продуктов
Полное исключение из рациона продуктов, богатых веществами FODMAP (перечень запрещенных и разрешенных продуктов приведен ниже).
Обычно такой диеты необходимо придерживаться в течение 3-6 недель. Однако при правильном подборе лечебной диеты и ее неукоснительном соблюдении улучшение самочувствия может наступить уже на первой неделе.
Продукты, которые необходимо исключить
- овощи: брюссельская и белокочанная капуста, квашеная капуста, цветная капуста, савойская капуста, горох, кукуруза, сельдерей, лук, чеснок, укроп, артишок, свекла, аспарагус, грибы, спаржа
- бобовые и злаковые: нут, пшеница, рожь, фасоль, чечевица, ячмень, полба, булгур, соя, соевое молоко
- фрукты: яблоки, сухофрукты (все, включая изюм и финики), грейпфрут, личи, манго, нектарины, персики, груши, хурма, слива, гранат, арбуз, вишня/черешня, черника, консервированные фрукты и соки, авокадо, ежевика.

Продукты, которые можно употреблять
- молочные продукты: твердый сыр (чеддер, швейцарский, колби, пармезан, моцарелла, фета), миндальное, кокосовое, рисовое молочко
- орехи: макадамия, пекан, кедровые орешки, семена тыквы, грецкие орехи
- напитки: зеленый чай, мятный чай
- крупы и злаки: рис, гречка, тапиока, киноа
- фрукты: банан, дыня, киви, виноград, мандарин, ананас, клубника, голубика, брусника, клюква, малина, лимоны
- специи: цикорий, фенхель, имбирь, базилик, кинза, корица, кориандр, тмин, горчица, петрушка, розмарин, тархун, тимьян, куркума
- соусы: горчица, майонез (домашний на оливковом масле), песто, сальса, соевый соус, уксус, любое растительное масло (кукурузное, оливковое, кунжутное, конопляное, льняное, подсолнечное, хлопковое, рапсовое, тыквенное и т.д.)
- овощи: морковь, огурцы, помидоры, стручковая зеленая фасоль, китайская капуста, кабачки, тыква, шпинат, капуста Кале, батат, редис, репа, болгарский перец, баклажаны, картофель, пастернак, брюква, морские водоросли, сладкий перец, цукини, салатные листья
- мясо и яйца: мясо (любое), птица (любая), рыба (любая), морепродукты (любые), яйца (любые) – не содержат углеводов FODMAP и могут быть использованы в рационе.

Пищевые добавки и заменители сахара
Нежелательными к употреблению являются некоторые продукты питания и лекарства, которые содержат пищевые добавки и заменители сахара, способные вызвать симптомы вздутия живота и послабления стула. Это:
- сорбитол (E420)
- маннитол (E421)
- изомальтит (E953)
- мальтит (E965)
- лактитол (E966)
- ксилит (E967)
- инулин.
На первом этапе диеты необходимо исключить из рациона кондитерские изделия, содержащие данные вещества в качестве заменителей сахарозы.
Лекарственные препараты и биологически активные добавки с высоким содержанием этих веществ самостоятельно не отменяются. Обсудите возможность замены их на другие средства с лечащим врачом!
Этап 2. Расширение диеты
Это наиболее важный этап диетотерапии!
Когда на фоне диетотерапии симптомы заболевания исчезнут или значительно уменьшатся, лечащий врач примет решение о переходе ко второму этапу диеты. На этом этапе в рацион будут постепенно вводиться продукты с высоким содержанием веществ FODMAP.
На этом этапе в рацион будут постепенно вводиться продукты с высоким содержанием веществ FODMAP.
На этом этапе уточняются те FODMAP продукты, которые не вызывают появления симптомов, а также определяется допустимое количество этих продуктов в рационе.
Правильно выполненное расширение рациона позволит подобрать хорошо переносимые продукты.
Этап 3. Индивидуализация рациона
Конечным результатом диеты является персонально подобранный рацион, исключающий только те FODMAP продукты, которые вызывают появление симптомов.
Это позволяет:
- сохранить пищевое разнообразие пациента
- препятствует «избегающему» поведению в обычной жизни (например, отказу от посещения кафе и ресторанов из-за опасения съесть что-то «не то»).
Лечением заболеваний кишечника занимается врач-гастроэнтеролог
- проведет подробную консультацию по заболеванию
- составит для вас индивидуальный лечебный рацион.

Для достижения наилучшего результата лечения полезно будет также проконсультироваться у врача-диетолога.
Автор статьи:
Ильина Е.О., врач-терапевт, гастроэнтеролог
Скачайте и распечатайте
Вы можете скачать рекомендации по питанию при ГЭРБ:
Диета с пониженным содержанием ферментируемых олиго-, ди-, моносахаридов и полиолов (fodmap) в лечении синдрома раздраженного кишечника | Халиф
1. Lovell R.M..&.Ford A.C. Clin Gastroenterol Hepatol 2012;10: 712-21.
2. Doshi J.A., Cai Q., Buono J.L. et al. Economic burden of irritable bowel syndrome with constipation: a retrospective analysis of health care costs in a commercially insured population. J Manag Care Spec Pharm 2014;20(4):382-90.
3. Drossman D.A., Hasler W.L. Rome IV-Functional GI Disorders: Disorders of Gut-Brain Interaction. Gastroenterology 2016; 150:1257-61.
4. Ивашкин В.Т., Шелыгин Ю.А., Баранская Е.К. и др.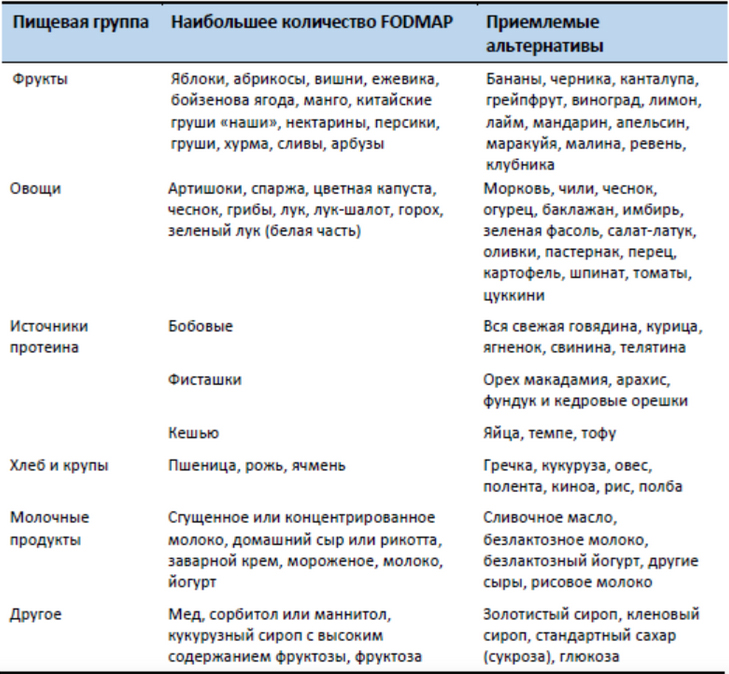 Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению больных с синдромом раздраженного кишечника. Рос журн гастроэнтерол гепатол колопроктол 2014; 24(2):92-101.
Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению больных с синдромом раздраженного кишечника. Рос журн гастроэнтерол гепатол колопроктол 2014; 24(2):92-101.
5. Chey W.D., Kurlander J., Eswaran S. Irritable bowel syndrome: a clinical rewiew. JAMA 2015; 313(9): 949-958.
6. Simren M., Barbara G., Flint H.J. et al. Intestinal microbiota in fucnctional bowel disorders: a Rome foundation report. Gut 2013;62(1):159-76.
7. DuPont A.W., DuPont H.L. The intestinal microbiota and chronic disorders of the gut. Nat Rew Gactroenterol Hepatol. 2011;8(9):523-31.
8. DuPont H.L. Rewiew article: evidence for the role of gut microbiota in irritable bowel syndrome and its potencial influence on therapeutic targets. Aliment Pharmacol Ther 2014;39(10):1033-42.
9. Шептулин А.А., Визе-Хрипунова М.А. Римские критерии синдрома раздраженного кишечника IV пересмотра: есть ли принципиальные изменения? Рос журн гастроэнтерол гепатол колопроктол 2016;26(5):99-103.
10. Шульпекова Ю.О., Седова А.В. Значение факторов питания при синдроме раздраженного кишечника. Рос журн гастроэнтерол гепатол колопроктол 2016; 25(5):94-100.
11. Hayes P.A. Fraher M.N., Quigley E.M.M. Irritable bowel syndrome: the role of food in pathogenesis and management. Gastroenterol Hepatol (N Y). 2014;10(3): 164-74.
12. Simren M., Mansson A., Langkilde A.M. et al. Food related gastrointestinal symptoms in the irritable bowel syndrome. Digestion. 2001; 63(2):108-15.
13. Heizer W.D., Southern S., McGovern S. The role of diet in symptoms of irritable bowel syndrome in adults: a narrative rewiew. J Am Diet Assos 2009;109:1204-14.
14. Bohn L., Storsrus S., Tornblom H., Bengtsson U., Simren M. Self-reported food-related gastrointestinal symptoms in IBS arecommon and associated with more severe symptoms and reduced quality of life. Am J Gastroenterol. 2013;108(5):634-41.
15. Halpert A., Dalton C.B., Palsson O. et al. What patients know about irritable bowel syndrome (IBS) and what they would like to know.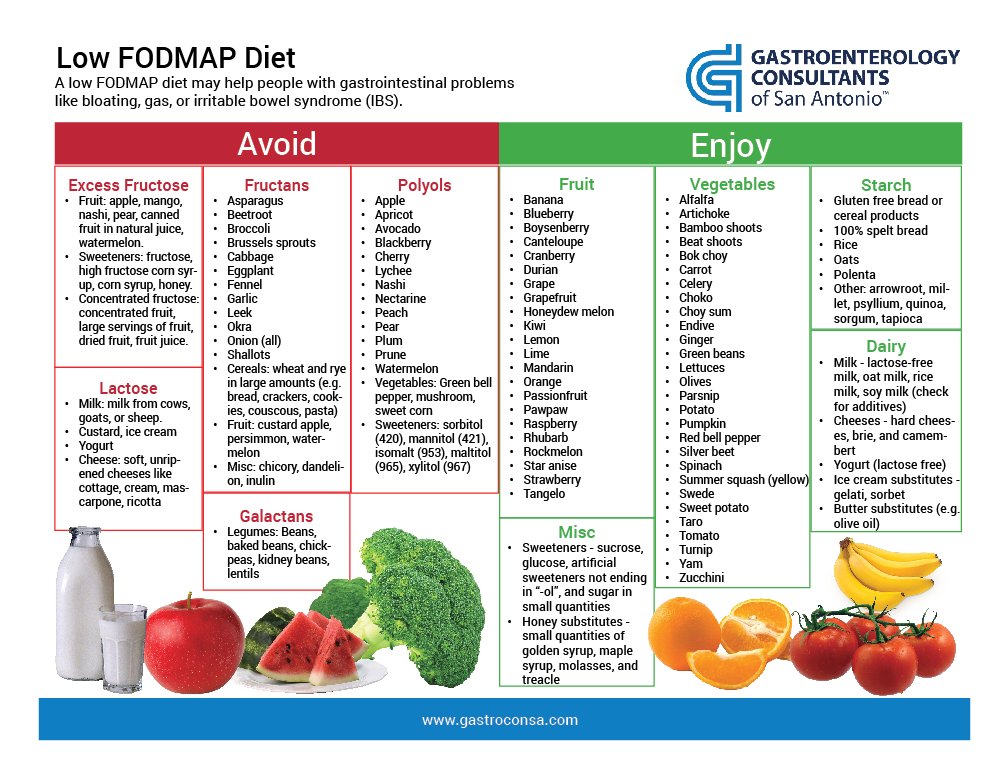 National Survey on Patients Educational Needs in IBS and development and validation of the Patient Educational Needs Questionarie (PEQ). Am J Gastroenterol 2007;102(9):1972-82.
National Survey on Patients Educational Needs in IBS and development and validation of the Patient Educational Needs Questionarie (PEQ). Am J Gastroenterol 2007;102(9):1972-82.
16. Monsbakken K.W., Vandvik P.O., Farup P.G. Perceived food intolerance in subjects with irritable bowel syndrome -etiology, prevalence and consequences. Eur J Clin Nutr 2006;60:667-72.
17. Cummings J.H. & Stephen A.M. Carbohyrate terminology and classification. Eur.J.Clin.Nutr.(Suppl.1)2007; 61: S5-S18
18. Маевская М.В., Маевский Р.М. Еда как образ жизни. Рос журн гастроэтерол гепатол колопроктол 2016; 26(5):104-15.
19. Berghouse L. et al. Comparison between the bacterial and oligosaccharide content of ileostomy effluent in subjects taking diets rich in refined or inrefined carbohydrate. Gut 1984;25:1071-7.
20. Lanhkilde A.M., Anderson H., Schweizer T.F. & Wursch P. Digestion and absorption of sorbitol, maltitol and isomalt from the small bowel. A study in ileostomy subjects. Eur J Clin Nutr 1994;48:768-75.
Eur J Clin Nutr 1994;48:768-75.
21. Barrett, J.S. et al. Dietary poorly absorbed, short-chain carbohydrates increase delivery of water and fermentable substrates to the proximal colon. Aliment Pharmacol Ther 2010;31:874-882
22. Marciani L. et al. Postprandial changes in small bowel water content in healthy subjects and patients with irritable bowel syndrome. Gastroenterology 2010;138:46977.
23. Thomas A. Quigley EMM. Diet and irritable bowel syndrome. Curr Opin Gastroenterol 2015;31(2):166-71.
24. Heidi M., Staudacher Peter., M. Irving., Miranda C.E. Lomer and Kevin Whelan. Mechanisms and efficacy of dietary FODMAP restriction in IBS. Nat Rev Gastroenterol Hepatol 2014; 11(4):256-66.
25. King T.S., Elia M., Hunter J.O. Abnormal colonic fermentation in irritable bowel syndrome. Lancet 1998;352:1187-9.
26. Ong D.K. et al. Manipulation of dietaryy short chain carbohydrates alters the pattern of gas production and genesis of symptoms in irritable bowel syndrome. J Gastroenterol. Hepatol 2010;25:1366-73.
J Gastroenterol. Hepatol 2010;25:1366-73.
27. Murray K. et al., Different effects of FODMAPs (fermentable oligo-, di-, mono-saccharides and polyols) on small and large intestinal contents in healthy subjects shown by MRI. Am J Gastroenterol 2014;109:110-9.
28. Chey W.D., Kurlander J., Eswaran S. Irritable bowel syndrome: a clinical rewiew. JAMA 2015; 313(9): 949-58.
29. Zhu Y. et al. Bloating and distention in irritable bowel syndrome: The role of gas production and visceral sensation after lactose ingestion in a population with lactase deficiency. Am J Gastroenterol 2013;108:1516-25.
30. Madsen J.L., Linnet, J. & Rumessen J.J. Effecr of nonabsorbed amounts of a fructose-sorbitol mixture on small intestinal transit in healthy volunteers. Dig Dis Sci 2006;51:147-53.
31. Low FODMAP diet for Irritable Bowel Syndrome, http://www.med.monash.edu/cecs/gastro/fodmap/
32. Roberfroid M. B Inulin-type fructans: functional food ingredients. J Nutr 2007;137(Suppl. 11):2493S-2502S.
11):2493S-2502S.
33. Roberfroid M. et al. Prebiotic effects: metabolic and health benefits Br.J. Nutr. 2010;104 (Suppl.2): S1-S63.
34. Macfarlane G.T., Steed H. & Macfarlane S. Bacterial metabolism and health-related effects of galactooligosaccharides and other prebiotics. J Appl Microbiol 2008;104:305-44.
35. Lumer M.C., Parkes G.C. & Sanderson J.D. Rewiew article: lactose intolerance in clinical practice: myths and realities. Aliment Pharmacol Ther 2008;27:93-103.
36. Yang J. et al. Prevalence and presentation of lactose intolerance and effects on dairy product intake in healthy subjects and patients with irritable bowel syndrome. Clin Gastroenterol Hepatol 2013;11:262-68.
37. Barrett J.S., Irving P.M., Shepherd S.J., Muir J.G. & Gibson P.R. Comparison of the prevalence of fructose and lactose malabsorption across chronic intestinal disorders. Alment Pharmacol Ther 2009;30:165-74.
38. Jones H.F., Butler R.N. & Brooks D.A. Intestinal fructose transport amd malabsorption in humans. Am J Physiol Gastrointest Liver Physiol 2011;300: G202-6.
Am J Physiol Gastrointest Liver Physiol 2011;300: G202-6.
39. Hernot D.C. et al. In vitro fermentation profiles, gas production rates, and microbiota modulation as effected by certain fructans, galactooligosaccharides and polydextrose. J Agric Food Chem 2009;57:1354-61.
40. Pedersen N., Andersen N.N., Vegh Z. et al. Ehaealth: Low FODMAP diet vs Lactobacillus rhamnosus GG in irritable bowel syndrome. World J Gastroenterol 2014;20:16215-26.
41. Barrett J.S., Gibson P.R. Fermentable oligosaccharides, disaccharides, monosaccharides and polyols (FODMAPs) and nonallergic food intolerance: FODMAPs or food chemicals? Therap Adv Gastroenterol 2012;5:261
42. Shepherd S.J., Parker F.C., Muir J.G., Gibson P.R. Dietary triggers of abdominal symptoms in patient with irritable bowel syndrome: randomized placebocontrolled evidence. Clin Gastroenterol Hepatol. 2008;6(7):765-71.
43. Tuck C.J., Muir J.G., Barrette J.S., Gibson P.R. Fermentable oligosaccharides, disaccharides, monosaccarides and polyols: role in irritable bowel syndrome. Expert Rev Gastroenterol Hepatol 2014;8(7):819-34.
Expert Rev Gastroenterol Hepatol 2014;8(7):819-34.
44. Halmos E.P., Power V.A., Shepherd S.J., Gibson P.R., Muir J.G. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology 2014;146(1):67-75.e.5.
45. Shepherd S.J., Gibson P.R. Fructose malabsorption and symptoms of irritable bowel syndrome: guidelines for the dietary management. J Am Diet Assoc 2006;106:1631-9.
46. de Roest R.H., Dobbs B.R., Chapman B.A. et al. The low FODMAP diet improves gastrointestinal symptoms in patient with irritable bowel syndrome: a prospective study. Int J Clin Pract 2013;67:895-903.
47. Staudacher H.M., Whelan K., Irving P.M., Lomer M.C. Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standart dietary advice in patient with irritable bowel syndrome. J Hum Nutr Diet 2011;24(5):487-95.
48. Rao S.S.C., Yu S., Fedewa A. Systematic rewiew: dietary fibre and FODMAP-restricted diet in the management of constipation and irritable bowel syndrome. Aliment Pharmacol Ther 2015;41(12):1256-70.
Aliment Pharmacol Ther 2015;41(12):1256-70.
49. Misha S. Randomised double blind placebo control studies, the «Gold Standart» in intervention based studies. Indian J Sex Trans Dis 2012;33(2):131-4.
5 продуктов, которых следует избегать при СРК
5 продуктов, которых следует избегать при СРК | Медицина Джона ХопкинсаДискомфорт в нижних отделах желудочно-кишечного тракта (ЖКТ) может повлиять на самочувствие человека, и это очень распространено: например, от 10% до 15% американцев страдают синдромом раздраженного кишечника (СРК), хроническим заболеванием, которое может вызвать неприятные симптомы, такие как вздутие живота, газы, боли в животе и изменения в работе кишечника.
Хотя лекарства от СРК не существует, существуют определенные продукты и лекарства, которые могут ухудшить симптомы. Некоторое облегчение может принести отказ от следующих продуктов:
Молоко
Молоко и другие продукты, содержащие лактозу, такие как сыр и мороженое, могут вызывать газообразование и вздутие живота у людей с непереносимостью лактозы.
 Около 70% взрослых во всем мире не вырабатывают большое количество лактазы, кишечного фермента, который помогает расщеплять сахар в молоке. Без этого фермента тонкая кишка не может всасывать лактозу, которая в непереваренном виде попадает в толстую кишку, где происходит брожение бактерий и образование газов.
Около 70% взрослых во всем мире не вырабатывают большое количество лактазы, кишечного фермента, который помогает расщеплять сахар в молоке. Без этого фермента тонкая кишка не может всасывать лактозу, которая в непереваренном виде попадает в толстую кишку, где происходит брожение бактерий и образование газов.Продукты с высоким содержанием фруктозы
Кукурузный сироп с высоким содержанием фруктозы является основным ингредиентом полуфабрикатов, сладостей, закусок и безалкогольных напитков промышленного производства, и эти продукты могут усугубить симптомы СРК. Но они не единственный источник вины (или раздувания).
Оказывается, некоторые очень здоровые продукты, такие как яблоки, груши и сухофрукты, естественно содержат много фруктозы, которая при попадании в организм может вызвать некоторые из тех же побочных эффектов, что и непереваренная лактоза.
 Фрукты с низким содержанием фруктозы, такие как ягоды, цитрусовые и бананы, могут быть лучшим выбором для людей с СРК.
Фрукты с низким содержанием фруктозы, такие как ягоды, цитрусовые и бананы, могут быть лучшим выбором для людей с СРК.Газированные напитки
Поскольку пузырьки в таких напитках, как газировка и сельтерская вода, могут производить аналогичный шипучий эффект в желудочно-кишечном тракте, придерживайтесь воды и безлактозного молока, чтобы утолить жажду. И прежде чем вы подумаете о добавлении сока в этот список, помните, что фруктовые напитки часто содержат много фруктозы!
Кофеин
Кофеин может усилить диарею, еще один важный симптом СРК. Источниками кофеина с высоким содержанием кофеина являются кофе, чай, напитки с колой, шоколад и некоторые отпускаемые без рецепта обезболивающие, предназначенные для облегчения головной боли — внимательно проверяйте этикетки.
Жевательные резинки без сахара
Многие жевательные резинки без сахара производятся с искусственными подсластителями, такими как сорбит и ксилит, которые, как было показано, вызывают диарею.

Другие продукты, которые могут вызывать симптомы СРК
Даже некоторые здоровые продукты могут вызвать дискомфорт в пищеварении, включая бобовые и крестоцветные овощи, такие как брокколи и брюссельская капуста, а также пищевые добавки и добавки для снижения веса.
Другие способы поддержания здоровья кишечника и облегчения симптомов СРК
Диета важна, но отказ от этих продуктов — не единственный способ уменьшить дискомфорт при СРК. Эксперты по заболеваниям пищеварения советуют пациентам, живущим с СРК, работать над снижением стресса, полноценным сном и сведением к минимуму употребления высокоочищенных обработанных пищевых продуктов в целом.
Связанные
- Синдром раздраженного кишечника
Лечение синдрома раздраженного кишечника
- Еда и питание
Диета FODMAP: что вам нужно знать
- Целиакия
5 вещей, которые ваш кал может рассказать вам о вашем здоровье
Похожие темы
Начало диеты с низким содержанием FODMAP
Какова цель диеты FODMAP?
Диета FODMAP представляет собой трехступенчатую диету, используемую для облегчения симптомов диагностированного с медицинской точки зрения синдрома раздраженного кишечника (СРК). СРК является очень распространенным заболеванием кишечника с такими симптомами, как боль в животе (в животе), вздутие живота, газообразование (пердеж) и изменения в работе кишечника (диарея, запор или и то, и другое).
СРК является очень распространенным заболеванием кишечника с такими симптомами, как боль в животе (в животе), вздутие живота, газообразование (пердеж) и изменения в работе кишечника (диарея, запор или и то, и другое).
Целями диеты являются:
- Узнайте, какие продукты и FODMAP вы переносите, и какие из них вызывают симптомы СРК. Понимание этого поможет вам придерживаться менее ограничительной, более сбалансированной диеты в течение длительного времени, которая ограничивает только те продукты, которые вызывают симптомы СРК.
- Оцените, чувствительны ли ваши симптомы СРК к FODMAP. Не всем с СРК станет лучше на диете с низким содержанием FODMAP. Поэтому важно понимать, относитесь ли вы к ¾ пациентов с СРК, у которых диета улучшает состояние, или к четверти пациентов с СРК, симптомы которых не улучшаются на диете и, следовательно, вам необходимо рассмотреть возможность применения других методов лечения СРК.
Как соблюдать диету FODMAP
Диета FODMAP представляет собой трехступенчатую диету.
Загрузите наше трехэтапное руководство по диете FODMAP и список продуктов
Шаг 1
На этапе 1 следуйте диете с низким содержанием FODMAP™ Университета Монаша , заменив в своем рационе продукты с высоким содержанием FODMAP на альтернативы с низким содержанием FODMAP. Например, если вы обычно едите на завтрак тосты из пшеничной муки с медом, вы можете заменить их на тосты из спельты на закваске с джемом. Руководство по питанию приложения Monash FODMAP очень полезно на этом этапе диеты. Используйте простую систему светофора, чтобы определить продукты с высоким (красный) и умеренным (желтый) FODMAP, которые вы замените на альтернативы с низким (зеленым) FODMAP. Соблюдайте диету «Шаг 1» в течение 2–6 недель. Если ваши симптомы улучшились после 2-6 недель диеты Шага 1, пришло время перейти на диету Шага 2. Если они не улучшились, возможно, ваши симптомы СРК не чувствительны к FODMAP, и вам необходимо рассмотреть другие методы лечения, такие как снижение стресса, гипнотерапия, направленная на кишечник, безрецептурные лекарства, такие как слабительные, добавки с клетчаткой или рецептурные препараты.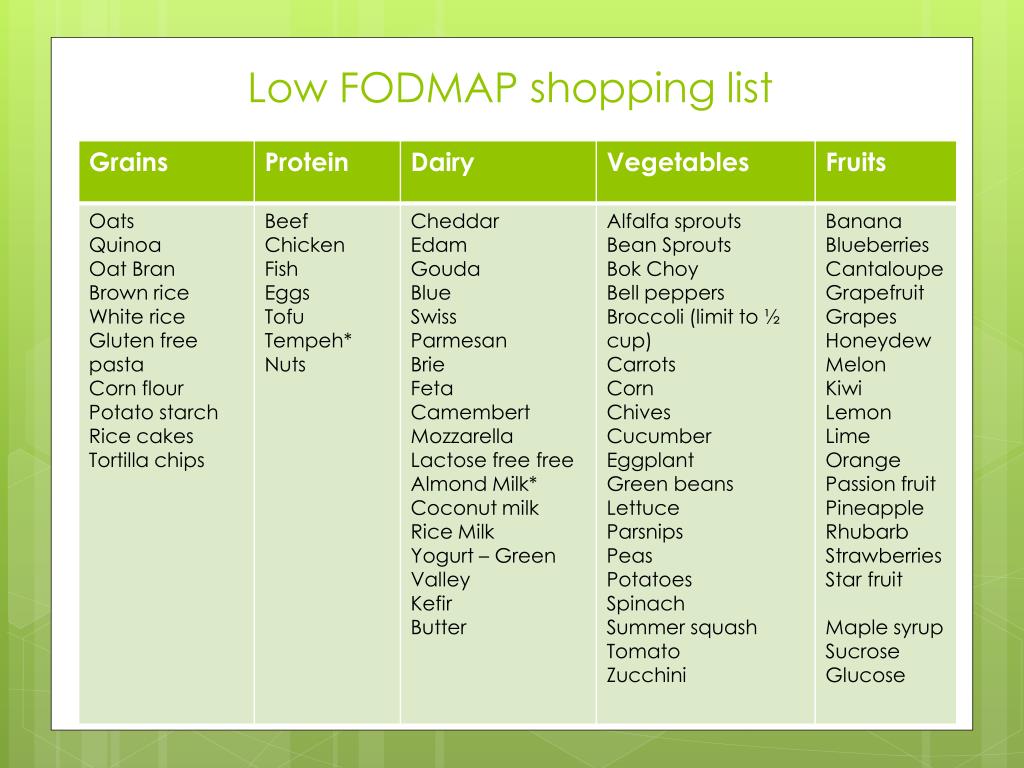 лекарства.
лекарства.
Этап 2
На Этапе 2 вы продолжаете придерживаться диеты с низким содержанием FODMAP (согласно этапу 1). Тем не менее, вы выполните серию «задач FODMAP», чтобы определить, какие FODMAP вы переносите и какие вызывают симптомы. «Вызовы» FODMAP включают употребление пищи, богатой только 1 группой FODMAP, ежедневно в течение 3 дней и мониторинг симптомов. Раздел дневника приложения Monash FODMAP очень полезен на этом этапе, так как в нем перечислены продукты, которые вы можете использовать для каждого испытания FODMAP. Эти продукты рекомендуются, потому что они содержат большое количество одного типа FODMAP. Например, в молоке много лактозы, но нет других FODMAP. Очень распространенные продукты (например, яблоко, груша , некоторые бобовые и продукты из пшеницы), которые богаты двумя типами FODMAP, также включаются в дневник в качестве дополнительных испытаний (см. ниже). После каждого трехдневного испытания записывайте, насколько хорошо вы переносили FODMAP. Вы можете сделать это с помощью бумажного дневника или дневника в приложении Monash FODMAP. Дневник в приложении позволяет записывать съеденные продукты, тип и тяжесть симптомов СРК, характер стула и уровень стресса.
Вы можете сделать это с помощью бумажного дневника или дневника в приложении Monash FODMAP. Дневник в приложении позволяет записывать съеденные продукты, тип и тяжесть симптомов СРК, характер стула и уровень стресса.
Этап 3
Целью Этапа 3 является максимальное смягчение диетических ограничений, расширение разнообразия продуктов, включенных в ваш рацион, и установление «индивидуальной диеты FODMAP» на длительный срок. На этом этапе в ваш рацион снова вводятся хорошо переносимые продукты и FODMAP, в то время как плохо переносимые продукты и FODMAP ограничиваются, но только до уровня, обеспечивающего облегчение симптомов. Мы рекомендуем вам повторять испытания плохо переносимых продуктов и FODMAP с течением времени, чтобы увидеть, изменится ли ваша переносимость. Вы также можете использовать функцию фильтра в приложении Monash FODMAP, чтобы персонализировать работу с приложением на третьем этапе диеты.
Где можно получить помощь
Диету FODMAP следует соблюдать под руководством врача-диетолога, обладающего специальными навыками лечения СРК и использования диеты FODMAP.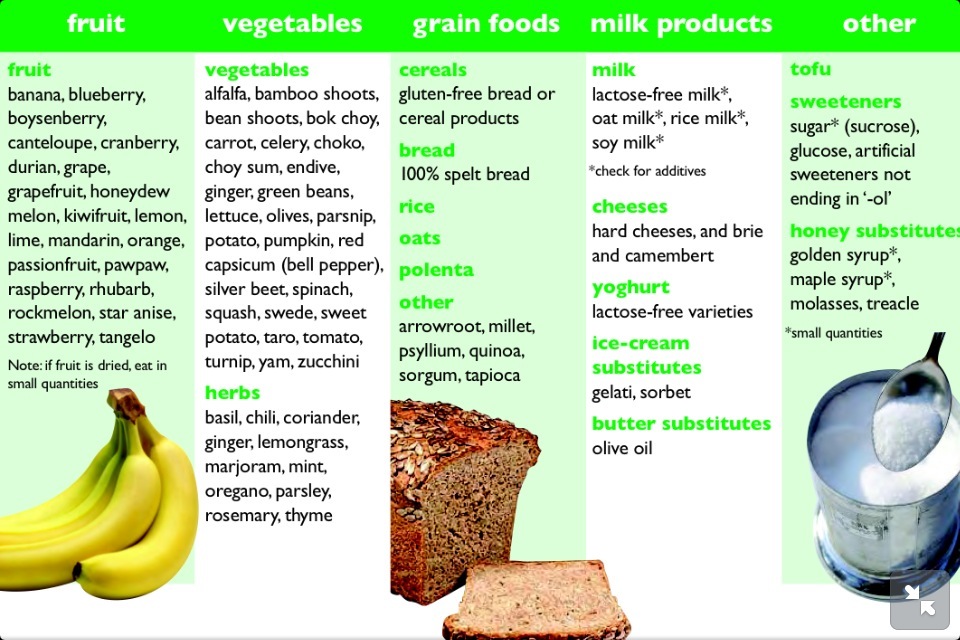




 Около 70% взрослых во всем мире не вырабатывают большое количество лактазы, кишечного фермента, который помогает расщеплять сахар в молоке. Без этого фермента тонкая кишка не может всасывать лактозу, которая в непереваренном виде попадает в толстую кишку, где происходит брожение бактерий и образование газов.
Около 70% взрослых во всем мире не вырабатывают большое количество лактазы, кишечного фермента, который помогает расщеплять сахар в молоке. Без этого фермента тонкая кишка не может всасывать лактозу, которая в непереваренном виде попадает в толстую кишку, где происходит брожение бактерий и образование газов. Фрукты с низким содержанием фруктозы, такие как ягоды, цитрусовые и бананы, могут быть лучшим выбором для людей с СРК.
Фрукты с низким содержанием фруктозы, такие как ягоды, цитрусовые и бананы, могут быть лучшим выбором для людей с СРК.
